- Dr Sabine Almer, Chef de service adjoint, Gériatrie
- Dr Christophe Dugauquier, Cardiologue
- Éric Müller, Gestionnaire des séjours
- Dr Ludovic Royer, Anesthésiste-réanimateur
L’évaluation préopératoire est une opportunité pour réduire le risque de morbidité per et post-opératoire. Elle permet d’anticiper les complications potentielles et de proposer des mesures préventives. Elle devrait commencer au cabinet du médecin traitant en concertation multidisciplinaire avec les médecins hospitaliers (anesthésiste, cardiologue, gériatre, chirurgien, hémostasien-médecine transfusionnelle).
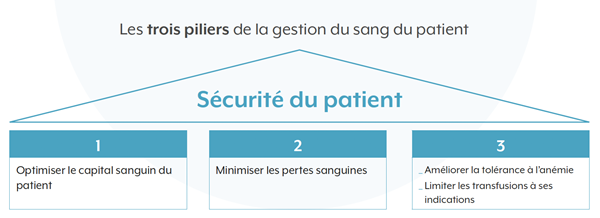
L’anémie et la transfusion sont associées avec la morbi-mortalité postopératoire et la durée de séjour. La sécurité du patient et l’amélioration de la qualité des soins nécessitent ainsi la mise en oeuvre d’un programme de gestion du sang du patient. Celle-ci repose sur trois piliers :
_ Le 1er est l’optimalisation du capital sanguin du patient en prenant en charge l’anémie préopératoire (la détecter, identifier les causes, la corriger avant l’intervention).
_ Le 2e pilier consiste à minimiser les pertes sanguines en prévenant et corrigeant les anomalies de l’hémostase par la gestion des anticoagulants, antiagrégants et interactions médicamenteuses aggravant saignement et anémie.
_ Le 3e pilier vise à améliorer la tolérance à l’anémie en optimisant le débit cardiaque, la ventilation, l’oxygénation, prévenir et traiter rapidement les infections, en proposant des alternatives à la transfusion.
La personne âgée est à risque accru de complications postopératoires et nécessite au-delà du bilan somatique usuel, une évaluation fonctionnelle approfondie. Enfin, au-delà de l’approche médicale, la satisfaction du patient repose également sur la bonne organisation administrative de son séjour à l’hôpital. Ces différents aspects seront détaillés par les différents intervenants.
Dépistage de l’anémie et de la carence martiale préopératoires
Ce dépistage devrait être proposé systématiquement et suffisamment tôt (4 à 8 semaines) en cas de chirurgie à risque hémorragique. En l’absence de risque hémorragique, il convient également de rechercher l’anémie en cas de chirurgie majeure et en présence d’une fragilité.
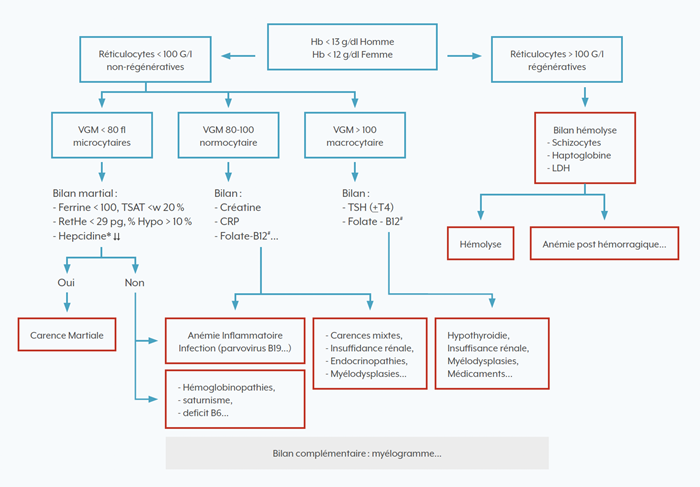
Une anémie sans cause évidente nécessite un bilan étiologique spécialisé. En présence d’une anémie carentielle, la supplémentation sera réalisée le plus tôt possible avant l’intervention.
Minimiser les pertes sanguines pendant la chirurgie
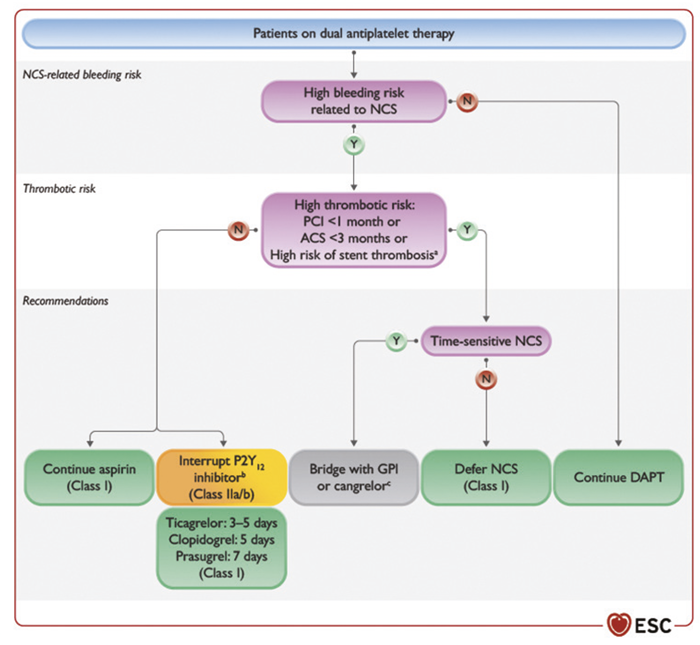
En présence d’une chirurgie programmée, notre rôle consiste à prévenir l’hémorragie en évaluant le risque hémorragique et en adaptant, le cas échéant, les traitements antiagrégants (AAP) et anticoagulants (AC). Cette adaptation tient compte également de l’indication du traitement initial. En cas de moindre doute, il ne faut pas hésiter à en discuter avec le confrère qui a instauré le traitement initial.
La plupart des chirurgies peuvent être réalisées sous aspirine “faible dose”, donnée en prévention cardio-vasculaire secondaire. En effet, elle ne majore pas de manière significative le risque hémorragique. Si l’interruption des AAP est indiquée, ils doivent être arrêtés de la manière suivante : dernière prise d’aspirine à J-3 (J0 le jour de l’acte invasif), J-5 pour le clopidogrel et ticagrelor, J-7 pour le prasugrel.
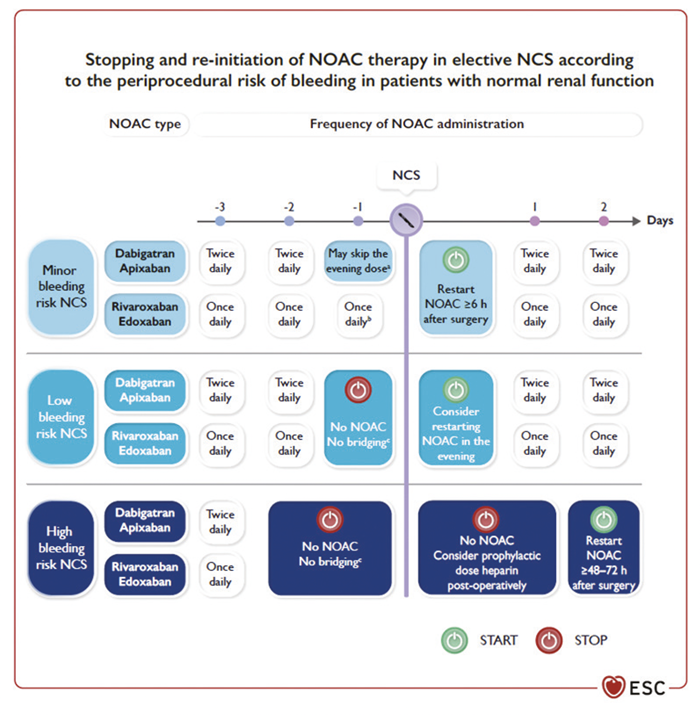
La durée d’interruption des anticoagulants sera modulée par la fonction rénale du patient. Le tableau repris ci-dessous est valable en présence d’une fonction rénale avec une clearance de la créatinine (Gault-Cockroft) > 80 ml/min pour le dabigatran et > 50 ml/min pour l’apixaban, edoxaban et rivoroxaban. En deçà, les intervalles peuvent être allongés selon le risque/bénéfice de la procédure.
Et le patient âgé ?
Les modifications physiologiques liées au vieillissement et les comorbidités jouent un rôle essentiel dans la tolérance des patients âgés aux interventions chirurgicales. L’évaluation préopératoire fonctionnelle au cabinet permet de préciser le risque péri-opératoire des patients âgés, et de conduire à la mise en place de mesures susceptibles de réduire l’incidence des complications.
L’outil des 6M est une base utile pour cette évaluation avec les mesures préventives qui en découlent.

La coordination de l’hospitalisation de vos patients
Le Centre de Coordination des Séjours (CSS), au service de l’ensemble des collaborateurs de l’hôpital, est un élément clé pour programmer et organiser l’admission de tout patient qui doit bénéficier d’un acte invasif ou d’une chirurgie programmée. Il optimalise le trajet patient durant son séjour à l’hôpital.
Le CSS, en relation avec l’ensemble des parties prenantes (secrétariats, blocs opératoires, unités de soins, équipes médicales et soignantes, service sociale…) :
_ Valide les données relatives à l’hospitalisation de chaque patient
_ Programme le séjour du patient (par exemple la veille de l’admission, le CCS contacte chaque patient pour l’informer de son heure d’admission en fonction de l’heure de son intervention chirurgicale
_ Régule les hospitalisations programmées et urgentes

Références
_ Gestion du capital sanguin en pré, per et postopératoire et en obstétrique. Recommandation de bonne pratique, HAS, juillet 2022
_ Gestion et prévention de l’anémie (hors hémorragie aigüe) chez le patient adulte de soins critiques. SFAR et SRLF, S Lasocki et al, 2019
_ ESC Guidelines on cardiovascular and management of patients undergoing non-cardiac surgery, J Mehilli et al, EHJ 2022
_ Evaluation préopératoire des patients âgés. M. Humbert et al, Rev Med Suisse 2014